Medical Center of Dermatology
Лазерная хирургия
Кожные новообразования
Различают несколько способов удаления кожных новобразований:
- криодеструкция,
- электрокоагуляция,
- химический,
- хирургический,
- лазерное удаление
В нашем центре мы располагаем оборудованием и средствами для удаления кожных новообразований любым из вышепечисленных способов. Многие из них имеют свои преимущества и недостатки.
Самым современным методом можно назвать лазерное удаление бородавок, родинок, папиллом, кератом и других образований кожи. Метод является безболезненным, бесконтактным, позволяющим при необходимости взять материал на гистологическое исследование, а самое главное, практически не оставляющим следы воздействия на кожный покров пациента. Вся процедура занимает минимальное время.
Лазерное удаление бородавок дает хороший косметический эффект.
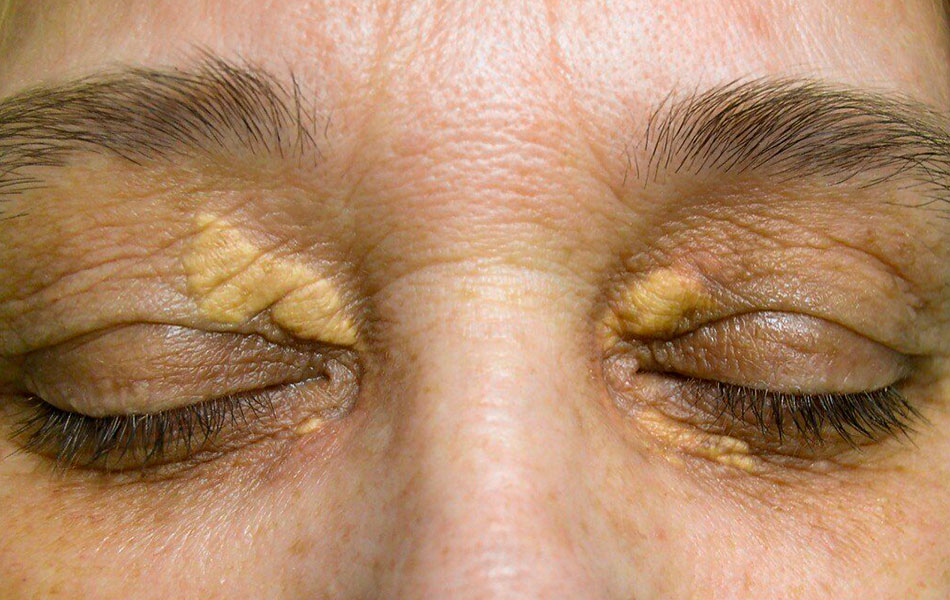
Ксантелазма
Доброкачественное образование с отложением холестериновых соединений желтого цвета. Располагаются ксантелазмы на коже век в виде продолговатых бляшек. Удаляются методом коагуляции и лазером. Из-за того что веки хорошо снабжаются кровью, рубец после заживления почти не заметен. Лазерный способ более предпочтителен, т.к. он не вызывает никаких неприятных ощущений и вся процедура занимает минимальное время. А заботливый и внимательный медперсонал нашей клиники помогут Вам чувствовать себя комфортно во время удаления бародавки.
Вирусные папилломы
Множественные образования телесного цвета или незначительно пигментированные, представляющие собой гриб, размером от макового зернышка до горошины, мягкой консистенции. Располагаются, в основном, в складках кожи — подмышечных и паховых, под молочными железами, на веках. Самым надежным способом удаления является лазерное удаление. Поскольку папилломы имеют вирусную природу, они могут появляться снова, и снова их придется удалять. Поэтому наиболее современным и надежным методом считается удаление лазером. Наши специалисты обладают большим опытом работы по удалению любых кожных образований, поэтому вся процедура занимает несколько минут и проходит в комфортных условиях.
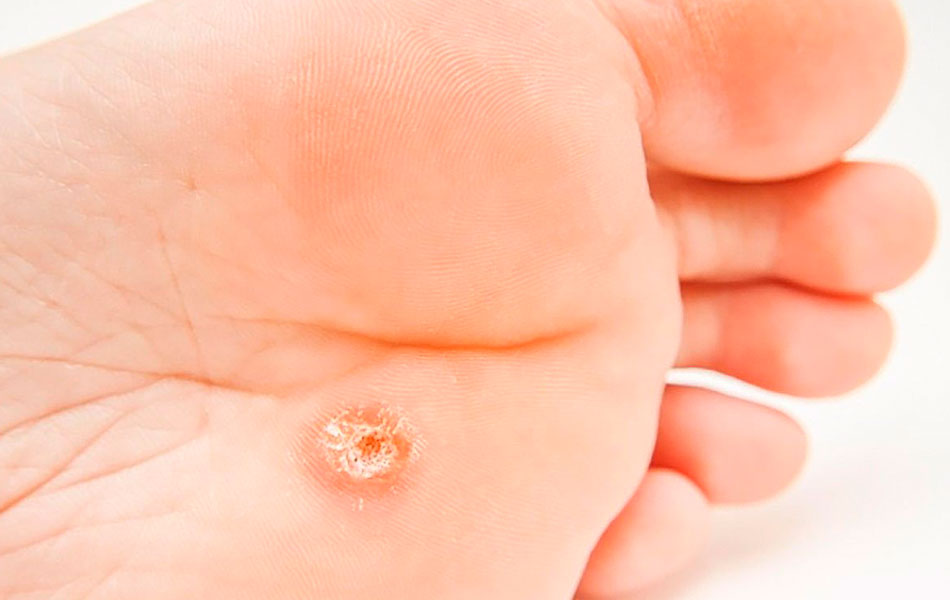
Вульгарные бородавки
Вульгарная бородавка – это вирусного происхождение плотной консистенции, которая имеет шершавую поверхностью желтого-серовато цвета. Бородавки чаще всего поражают кисти и стопы. Наиболее распространенный метод удаления — лазерный. Если не удалить их своевременно, бородавки увеличиваются в размерах и сливаются в крупные бляшки, и процедуру придется повторять неоднократно.
Подошвенные бородавки — обычно образующиеся на подошвах ног, уплощаются под давлением и окружены ороговевшим эпителием. Они могут быть весьма болезненными; от мозолей и натоптышей их можно отличить по крошечным, как от укола булавкой, капелькам крови, которые выступают, если срезать верхушку бородавки. Лучший метод удаление-лазерная деструкция, при которой бородавка удаляется наиболее тщательно .
Плоские бородавки
Еще одна разновидность бородавок – это плоские бородавки. Они появляются чаще всего на лице и шее в виде плоских, возвышающихся образований величиной с булавочную головку. Они имеют телесный цвет (иногда темнее), матовую поверхность, округлую или овальную форму. Активное распространение бородавок также говорит о сбоях в иммунной системе. Методы удаления — лазерное испарение, электрокоагуляция, криодеструкция или криомассаж с назначением отшелушивающих средств.
Кератомы
Плотные поверхностные образования серого цвета с разрастанием рогового слоя — на лице, туловище, руках, ногах. Сопровождаться зудом. Для лечения рекомендуется использовать лазер, электрокоагуляцию и криодеструкцию.
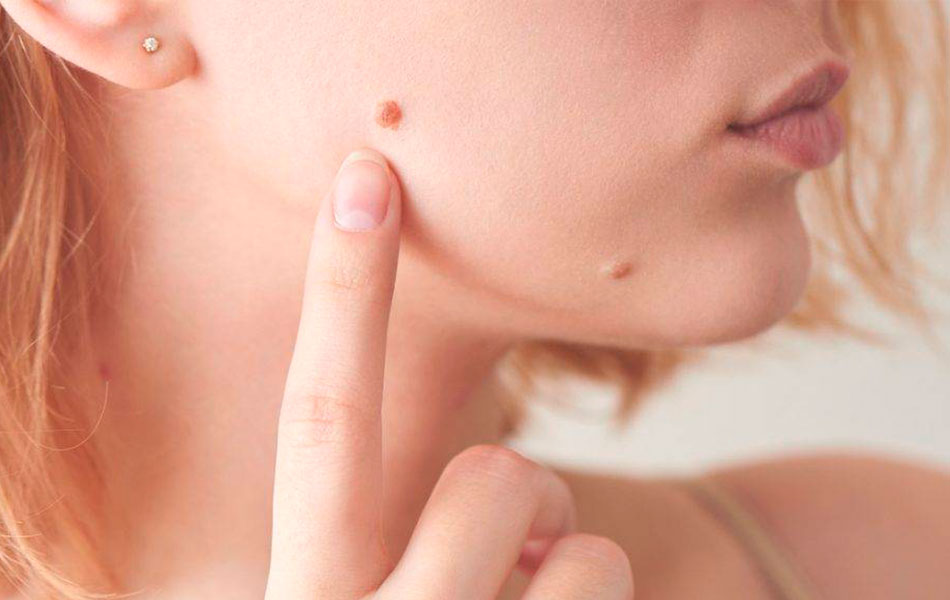
Дерматофибромы
Плотные эластичные узелки размером от 2 мм до 3 см в диаметре, с различной степенью пигментации и более темным венчиком по периферии. Они расположены под верхнем слоем кожи, преимущественно на ногах и руках. Удаляются любым из вышеперечисленных способов. Родинки, родимые пятна плоские или возвышающиеся над уровнем кожи, могут иметь различную степень пигментации — от телесного цвета до темно-коричневого. Удаляются хирургическим методом или электрокоагуляцией. После удаления рекомендуется провести гистологическое исследование удаленной ткани. Для удаления наши специалисты рекомендуют применять самый современный метод на сегодняшний день — использование лазера. Этот метод безболезненный, надежный, не вызывает неприятных ощущений и позволяет получить хороший косметический эффект.
Разновидность Невусов
Пограничный невус — это равномерно окрашенное пятно от желто-коричневого до черного цвета, размерами, как правило, не более 1,5 см. Пятно появляется в первые годы жизни, имеет четкие границы, не выступает над поверхность кожи, растет вместе с ребёнком. В детском возрасте не опасен. По мере роста ребенка эти невусы меняются, превращаясь в сложные невусы.
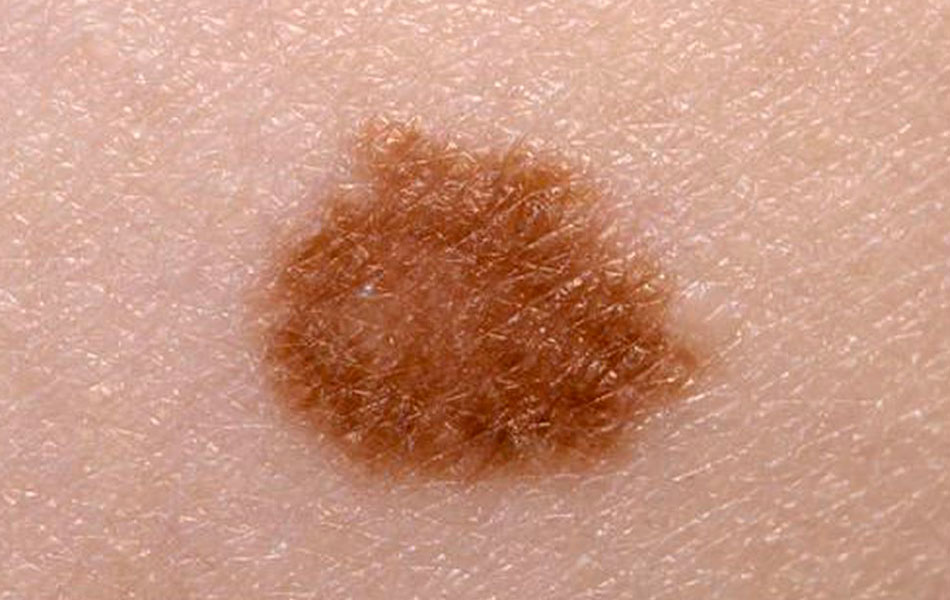
Сложный невус — схож с пограничным, но отличает его приподнятость над поверхностью кожи, выглядит в виде папулы, контуры его ровные, цвет равномерный. Далее, при росте ребенка, невус может остаться таким же, но, чаще, снова претерпевает изменения, превращаясь во внутридермальный невус.
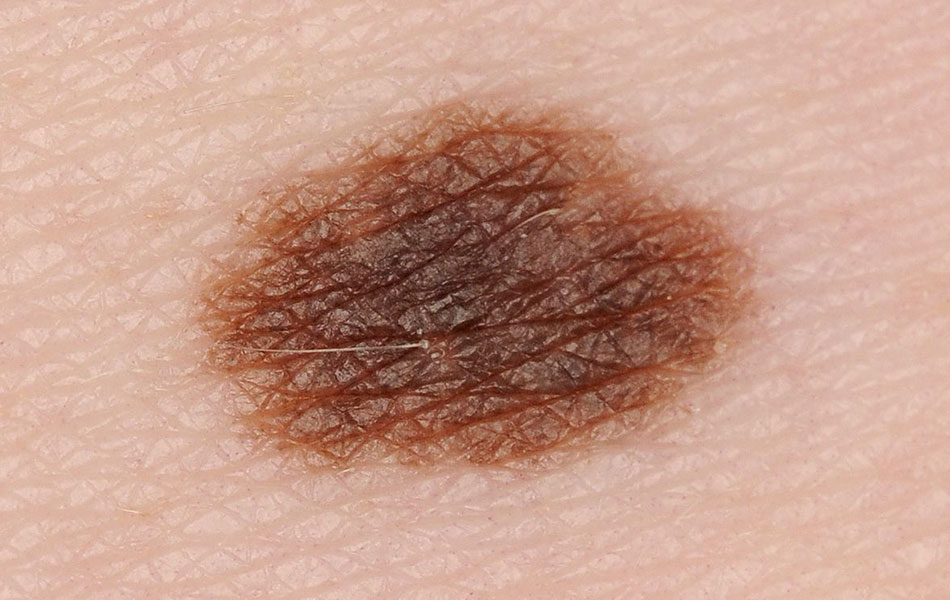
Внутридермальный невус — это куполообразное или папилломатозное образование с выраженной ножкой, реже может быть в форме ежевичной ягоды или моллюсковидного узла на широком основании. Поверхность часто покрыта волосами. Диаметр невуса около 1 см. Цвет — от светло-коричневого до черного, в ряде случаев может быть красноватым или белесоватым, иногда образование полупрозрачное. Такой вариант невуса встречается у подростков и взрослых людей, наличие его у маленького ребенка является тревожным симптомом.
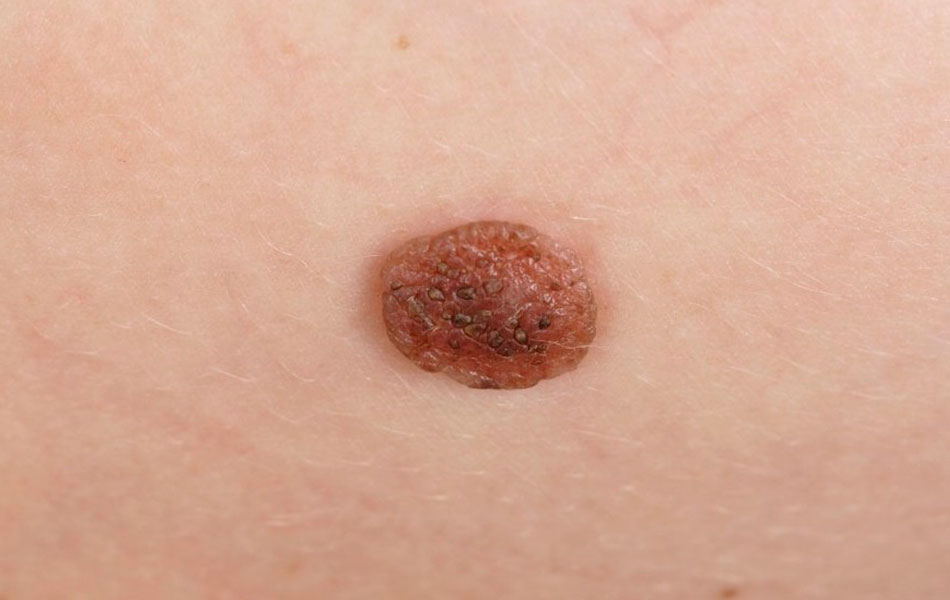
Галоневус — это пигментное образование, по виду схожее со сложным невусом, вокруг которого имеется ободок депигментации (т.е. участка светлого окрашивания), считают, что появление ободка обусловлено аутоиммунными реакциями организма на невусные клетки. Как правило, возникает у подростков и беременных женщин и лишь иногда бывает врожденным. Имеет типичные признаки, но иногда необходимо его отличать от меланомы.
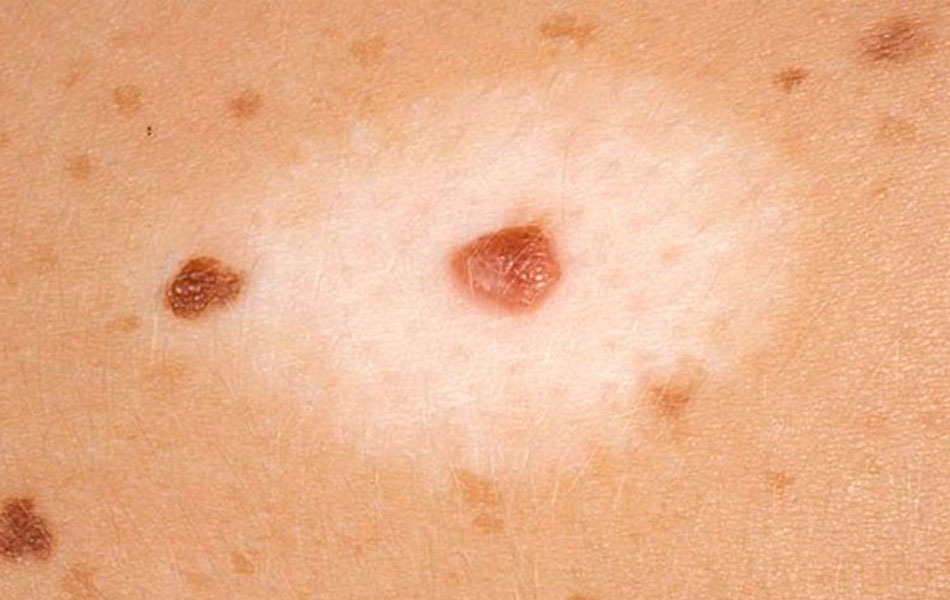
Голубой невус — бывает простым и клеточный. Простой голубой невус выглядит в виде одиночного узелка диаметром до I см, цвет которого варьирует от светло-серого до черного с голубоватым оттенком; поверхность узла гладкая, лишена волос, консистенция— плотно-эластическая. Обычно располагается на лице, шее и верхних конечностях, реже на туловище. Клеточный голубой невус — разновидность голубого невуса, характеризующаяся обилием клеточных элементов. Имеет крупные размеры(в среднем до 3 см в диаметре) и выраженную пигментацию, выглядит в виде узла синего цвета с гладкой или неровной поверхностью. Почти в 50% случаев локализуется на ягодицах и пояснично-крестцовой области, реже — на тыле кистей, стоп. Не содержит невусных клеток, однако имеет в структуре особые меланоциты, способные к трансформации в меланому, поэтому мы отнесли его в первую группу.
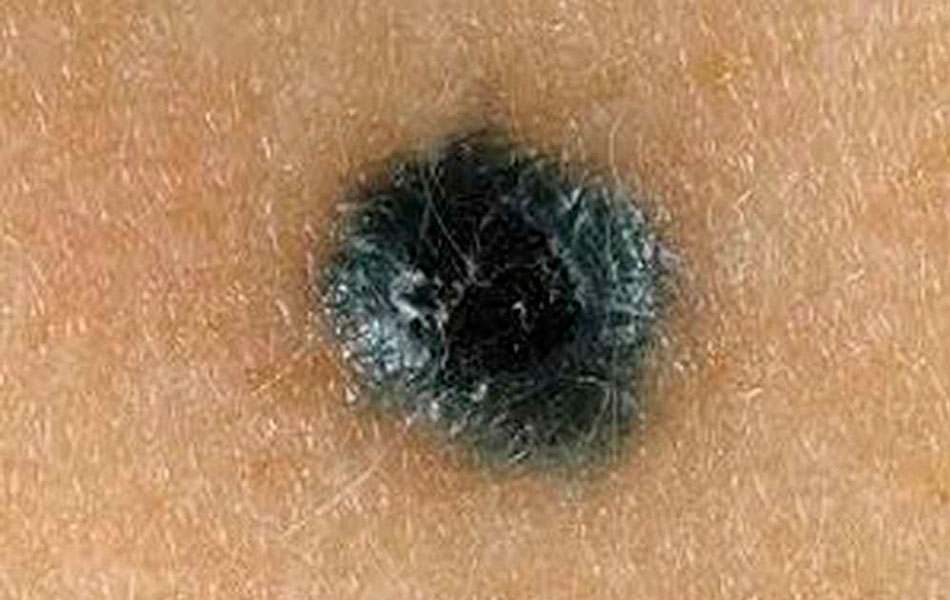
Врожденные невусы — это пигментные образования которые закладываются внутриутробно, однако, при рождении ребенка могут быть не видны, в связи с малой пигментацией, в течение первого года жизни проявляются почти всегда, по размеру их делят на маленькие — менее 1,5 см, средние — от 1,5 до 20 см и гигантские — более 20 см в диаметре. Излюбленная локализация врожденных меланоцитарных невусов — нижняя часть туловища, верхняя часть спины, предплечья, грудь, верхние (проксимальные) отделы рук и ног. Гигантские невусы могут иметь форму «трусов», «купального костюма» или напоминать «шкуру животных». Считается, что до 12 лет, если возможно, таки невусы должны быть удалены. Дети с врожденными невусами подлежат постоянному наблюдению онколога. Эта группа невусов наиболее опасна в отношении трансформации в меланому.
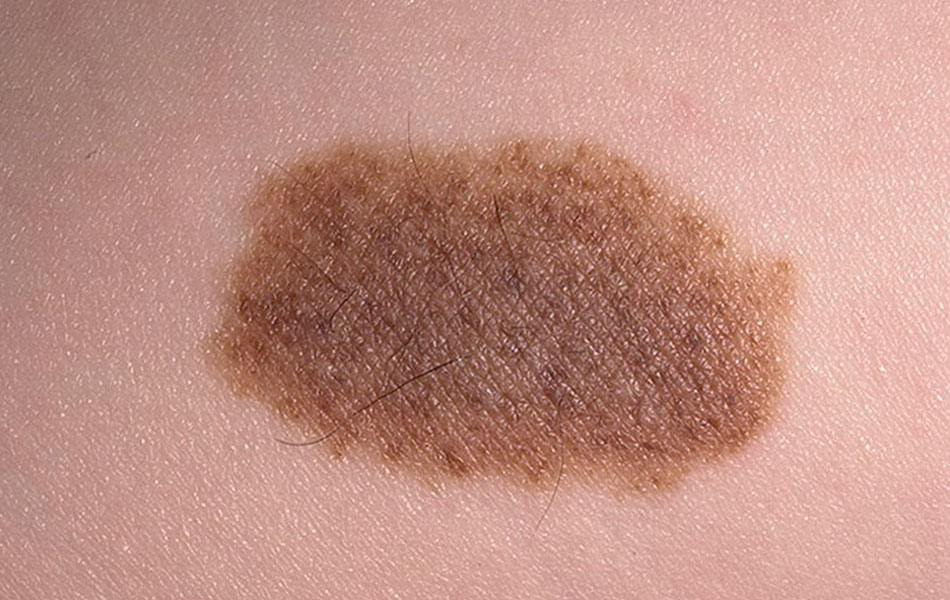
Пятнистый невус — Существует с рождения или появляется позже, выглядит в виде светло-коричневого плоского пятна с неровными контурами, на фоне которого имеются мелкие тёмно-коричневые пятна, приподнятые над поверхностью кожи. Пятнистый компонент по структуре не отличается от лентиго (не содержит невусных клеток), а вот мелкие темные вкрапления, которые не редко появляются при взрослении ребенка, представляют собой пограничные или сложные невоклеточные невусы, изредка – диспластические невусы. Этот, второй, компонент – меланомоопасен.
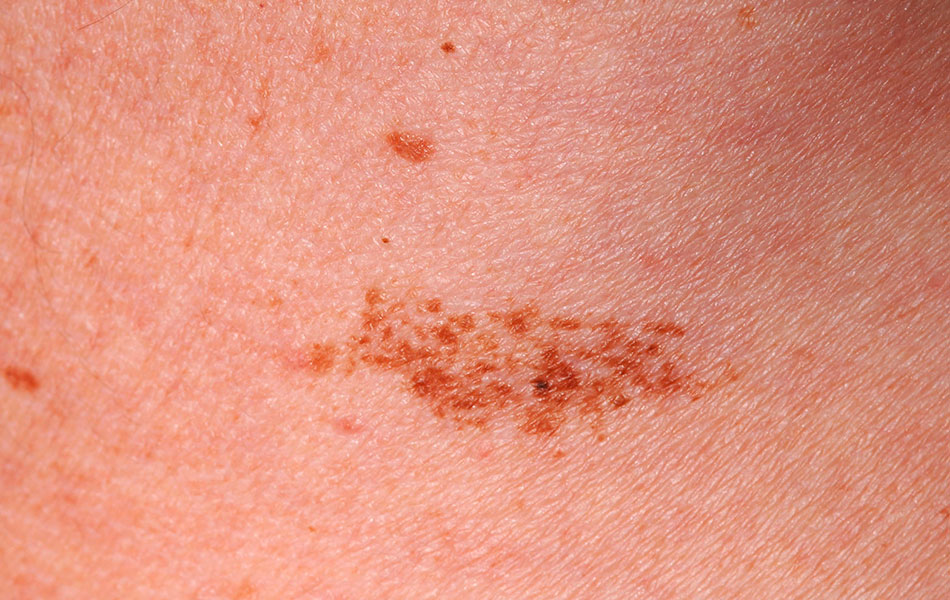
Диспластический невус — встречается как самостоятельная форма и как форма превращения из других форм. Признаки такого невуса – неправильная форма, нечеткие контуры, неравномерная поверхность и цвет, неоднородная плотность, признаки изъязвления, уплотнения. Рассматривается как переходная форма к меланоме. Подлежит обязательному удалению с гистологическим исследованием.
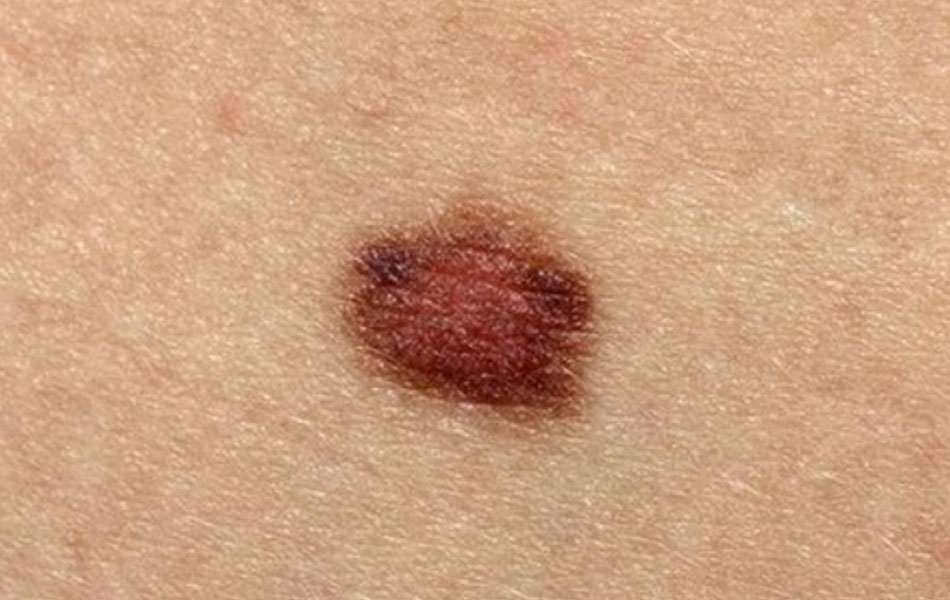
Вирус папилломы человека
Типы ВПЧ (HPV)- вируса папилломы человека Вирус папилломы человека (ВПЧ) очень широко распространен. По данным медицинской статистики, около 90% людей в мире являются носителями того или иного типа вируса папилломы человека. Современная медицина описывает более 70 разновидностей папилломавируса, вызывающих различные заболевания кожи или слизистых. Хороший врач часто может определить генотип HPV по внешним проявлениям.
Типы ВПЧ: HPV 1 — 5, ВПЧ типов 7, 10, 12, 14, 15, 17, 19-24, 26, 27, 29, 57 «ответственны» за появление различных видов бородавок: ВПЧ 2, 1, 3, 4, — это подошвенные бородавки, которые по виду напоминают мозоли. Human papilloma virus sp типов 3, 10, 28, 49 проявляет себя как плоские бородавки. Некоторые виды папиллом, такие как ВПЧ 27, ответственны за образование обыкновенных бородавок и «бородавок мясников». Типы вируса ВПЧ 6, 11, 13, вирус папилломы человека 16 типа, HPV 18, вирус папиломы 31, HPV 33 типа, ВПЧ 35 и другие вызывают поражения вульвы, влагалища, полового члена, шейки матки, дыхательных путей и т.д. – папилломы и остроконечные кондиломы. Особого внимания также требуют высыпания, вызванные ВПЧ 31, 33, 58 типов, ВПЧ 52 типа, 39 ВПЧ, папилломавирус 70, а также 30, 40, 42, 43, 51, 55, 57, 59, 61, 62, 64, 67 – 69 типов, которые связывают с предраковыми состояниями. Наиболее актуальным для носителей ВПЧ является деление на типы по наличию онкогенного риска. Некоторые типы ВПЧ безопасны с точки зрения онкологии. К низкому онкогенному риску относят вирус папилломы вида Human papilloma virus 6, 11, 42, 43, 44, 53, 54, 55. Остроконечные кондиломы на шейке матки главным образом ассоциируются с HPV 6, 11, но тем не менее с точки зрения онкологии эти разновидности ВПЧ относительно безопасны. Несмотря на это, кондиломы и папилломы, вызванные даже HPV 6 и 11, желательно удалять. Удаление папиллом и остроконечных кондилом в Клинике лазерной косметологии выполняется на лазерных установках последнего поколения, которые обеспечивают абсолютную стерильность процедуры и быстрое заживление без образования рубца на коже Действительно опасные папилломы – это папилломы онкологические, то есть вызванные вирусом папилломы человека высокого онкологического риска. Прежде всего, к вирусам папилломы человека высокого онкогенного рискаотносятся вирус HPV 16, 18, HPV 31, 33, HPV 35, 45, HPV 66, а также некоторые другие. Эти типы вируса папилломы человека высокого онкогенного риска увеличивают риск предраковых и, как следствие, раковых заболеваний полового члена, заднепроходного канала, влагалища и вульвы. Повышенное внимание к состоянию своего здоровья должны уделять и люди с папилломавирусом 66 и ВПЧ 56 типов в крови. Вызываемые папилломой формы 66 и папилломой 56 типа образования связывают с возможностью развития карциномы (разновидность рака). Однако даже при заражении HPV высокого онкогенного риска вероятность развития онкологического заболевания не столь велика, как может показаться. С одной стороны, ВПЧ онкогенного типа увеличивает риск развития предраковых заболеваний в 60 раз. Однако, по статистике, менее чем у 1% женщин, больных папилломовирусной инфекцией, впоследствии развивается рак матки. Иногда носительство вируса papilloma sp протекает бессимптомно и тогда для правильной диагностики типа вируса папилломы необходимы специальные исследования. Необходимо помнить о том, что особенно опасными могут быть папилломавирусы 16, 18, 31, 33, 56, 66, 70 типа, проявившиеся в виде кондилом или папиллом на слизистой влагалища и на наружных половых органах. Это повод для немедленного обращения к онкологу, полного обследования и последующего удаления папиллом и кондилом. Кроме того, носители ВПЧ инфекции высокого онкогенного риска должны регулярно проходить обследование и сдавать анализы на наличие атипичных клеток. При своевременном обследовании и правильном лечении риск перерождения HPV высокого риска, в том числе папиллома вируса типов 16, 18, в онкологическое заболевание можно свести к минимуму.

Гусеинов Низоми Олжаваевич
Врач дермато-венеролог, лазерный хирург
Стаж работы 6 лет

Мукашова Гаухар Мукашевна
Дерматолог, Трихолог, лазерный хирург
Стаж работы 26 лет

Мусагулов Аслан Амангельдович
Лазерный Хирург
Стаж работы 30 лет

Ережеп Айкерiм Ералыкызы
Дерматолог, лазерный хирург
Стаж работы 8 лет

